COMUNICACIÓN POSTER
AUTORES
Erburu Iriarte, Markel 1; Ochoa De Castro, Ana Ikerne 1; Freijo Guerrero, Maria del Mar 1; Rodrigo Armenteros, Patricia 1; Sainz Pelayo, Arancha 1; Fernández Velasco, Jose Maria 1; Auzmendi Pinedo, Laura 1; Aguilera Irazábal, Borja 1; Lorenzo García, Ana Maria 1; Bilbao González, Amaia 2
CENTROS
1. Servicio de Neurología. Hospital de Basurto; 2. Servicio: Investigación. Hospital de Basurto
OBJETIVOS
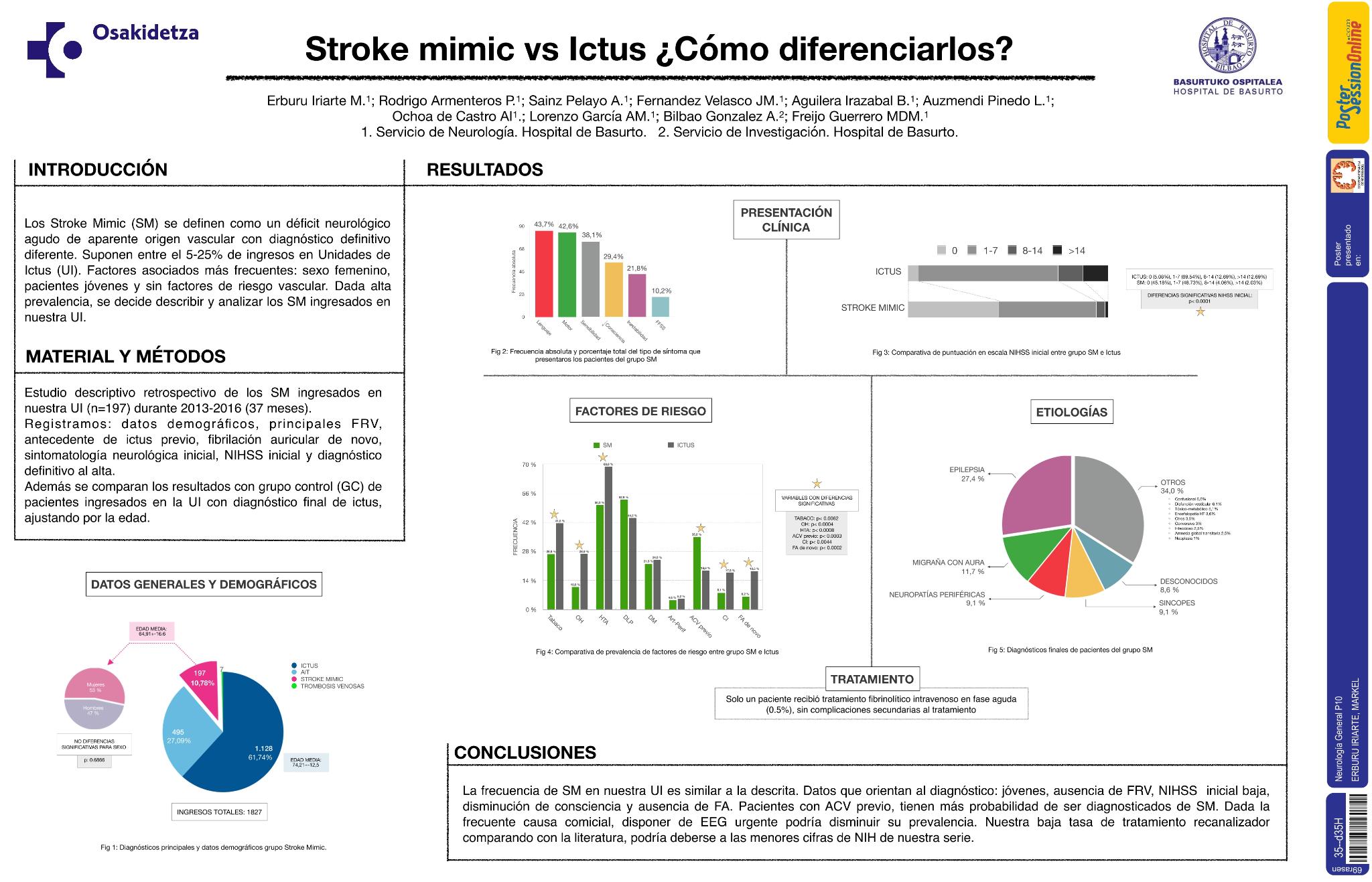
Los Stroke Mimic (SM) se definen como déficit neurológico agudo de aparente origen vascular con diagnóstico definitivo diferente. El 5-25% de ingresos en Unidades de Ictus(UI) son SM. Más frecuentes en: mujeres, jóvenes, ausencia de FRCV. Describimos los SM ingresados en nuestra UI.
MATERIAL Y MÉTODOS
Estudio descriptivo retrospectivo de SM ingresados en nuestra UI durante 2014-2017. Registramos:datos demográficos, FRV, ictus-previo(si/no), sintomatología neurológica, fibrilación auricular(FA)(si/no), NIH inicial, diagnóstico alta(DxA). Comparamos SM con grupo control(GC) de pacientes ingresados en la UI con diagnóstico final de ictus, ajustando por edad.
RESULTADOS
Incluimos 197(10,78%) SM de 1827 pacientes ingresados en UI y 197 GC.Mujer:105(53.3%), edad media(DE) 64,91(16.6), fumadores(26.6%), alcohol(10.83%), HTA(50.25%), cardiopatía isquémica(CI)(8.12%), ictus previo(35.03%), FA(6.15%). Síntomas:alteración del lenguaje(43,7%), déficit motor(42.6%), sensitivo(38.1%), disminución de consciencia(29.4%), inestabilidad(21,8%). NIH inicial: 0(45.18%), 1-7(48.73%), 8-14(4.06%), >14(2.03%). DxA: epilepsia(27.4%), migraña con aura(11,7%), síncopes(9.1%), neuropatías periféricas(9.1%), desconocida(8.1%), otros(34,6%). Solo un paciente recibió tratamiento recanalizador en fase aguda(0.5%). Analizamos diferencias según todas las variables entre SM y GC. Tabaco(p<0,006), alcohol(p<0,001), HTA(<0,001), CI(P<0,004) y FA(p<0.0002) son más frecuente en GC, así como NIH inicial más elevada(p<0.0001). Diagnóstico de ictus-previo fue más frecuente en grupo SM(p<0,0003).
CONCLUSIONES
La frecuencia de SM en nuestra UI es similar a la descrita. Ritmo sinusal, NIH baja y disminución de consciencia orientan al diagnóstico. Pacientes con ACV previo, tienen más probabilidad de ser diagnosticados de SM. Dada la frecuente causa comicial, disponer de EEG urgente podría disminuir su prevalencia. Nuestra baja tasa de tratamiento recanalizador en SM comparando con la literatura, podría deberse a las menores cifras de NIH de nuestra serie.